エディターズチョイス
 抗炎症性軟膏
抗炎症性軟膏
一般的な練習 ブラックフォリア:それは何ですか、それは何のためのもので、副作用
ブラックフォリア:それは何ですか、それは何のためのもので、副作用
体重を減らす ハンタウイルスとは何か、それを防ぐ方法
ハンタウイルスとは何か、それを防ぐ方法
感染症 肝臓の問題の症状
肝臓の問題の症状
症状 健康のためのグリーンバナナの6つの利点
健康のためのグリーンバナナの6つの利点
食事と栄養
ほとんどの訪問
 髄膜炎のリスクグループ
髄膜炎のリスクグループ
感染症 痛風を増し、あなたが知らなかった7つの食品
痛風を増し、あなたが知らなかった7つの食品
食事と栄養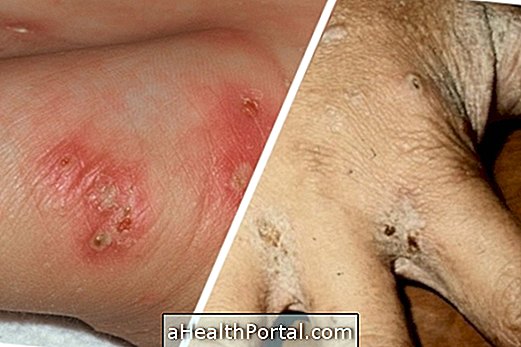 疥癬を特定し治療する方法
疥癬を特定し治療する方法
皮膚疾患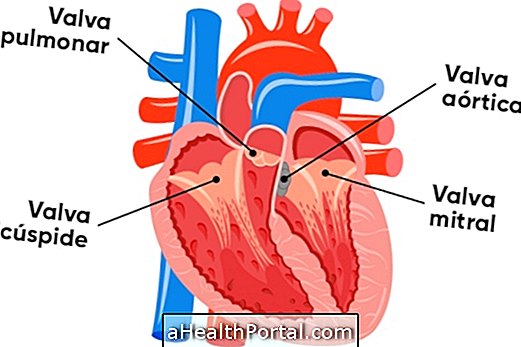 心臓の打撃は殺すことができますか?
心臓の打撃は殺すことができますか?
心臓病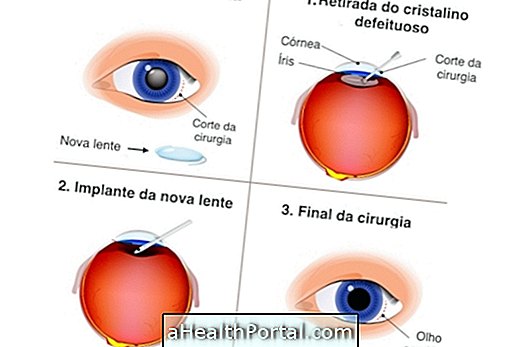 白内障手術
白内障手術
眼科学
このホルモンの欠乏を有する男児および少女は、成長ホルモン(これはGHという頭字語でも知られている)の治療が適応され、成長が遅れます。 成長ホルモンは、通常、人の体に自然に存在し、頭蓋骨の基底にある脳下垂体によって脳内に産生され、成人の通常の身長に達するためには子供の成長に不可欠です。 この治療は、内分泌学者によって指示され、毎日の注射で医師によって決定された時間までに行われ、ホルモンの作用は、体が骨の成熟に達するまで、子供の成長および身体能力を再確立する。 さらに、このホルモンは体重減少を促進し、老化過程を減少させ、痩せた体重を増加させることが知られているので、美容上の理由からこのホルモンの使用を奨励している成人もいるが、これらの目的のために禁忌である。これらの場合には健康に安全です。 指示されている場合 成長ホルモンによる治療は、小児科医が、子供が十分な成長をしていないことを検出し、ホルモンの産生が不十分であるために正常とみなされるものよりも低い場合に示される。 このため、出生後のすべての子供は、医師が成長に追いつくことができるように、少なくとも年に1回体重を測定し、体重を測定する必要があります。 成長ホルモン欠乏の原因は、必ずしも明確にすることはできませんが、次のような場合に起こります。 遺伝的変化; ヘッドバンプ; 重度の感染症または炎症; 脳腫瘍; 放射線療法や化学療法などの
それは何ですか? インスリンは、膵臓で産生されるホルモンであり、血液中のグルコースを細胞に運び、筋肉内の細胞や脂肪中のエネルギー源、脂肪源として使用されます。 インスリン産生の主な刺激は、食事後の血糖値の上昇です。 このホルモンの産生が糖尿病のように不十分または欠如すると、砂糖が血中および尿中に蓄積し、網膜症、腎不全、治癒およびストロークを伴わない傷害などの合併症を引き起こす。 膵臓 糖尿病は、インスリンの量を変化させる疾患であり、膵臓がこのホルモンを産生する能力に影響を及ぼすため、これは、1型糖尿病である誕生または2型糖尿病である生涯を通じて獲得されるこれらの場合、糖レベルを制御するために薬物を使用すること、または体内で産生されるものの作用を模倣するために合成インスリンを使用することさえ必要であり得る。 インスリンのしくみ インスリンは、血液からグルコースを拾い上げ、脳、肝臓、脂肪、筋肉などの身体の器官に運ぶことができ、エネルギー、タンパク質、コレステロール、トリグリセリドを生成して身体にエネルギーを与えることができます。体、または保管することができます。 膵臓は2つの方法でインスリンを産生する: 基礎 :インスリンの持続的分泌であり、一日を通して一定の最小値を維持する。 ボーラス(Bolus) :各摂食後に一度に膵臓が大量に放出され、食物中の砂糖が血中に蓄積するのを防ぐ。 膵臓で
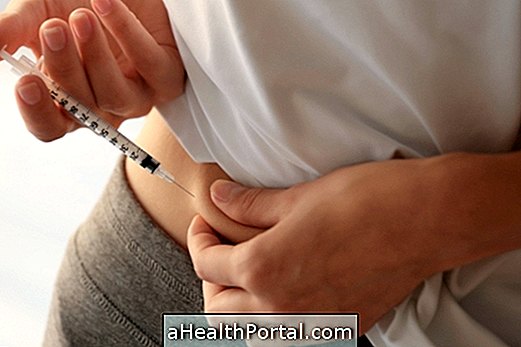
インスリンは、シリンジまたは予め充填したペンを用いて適用することができるが、シリンジは最も一般的で最も安価な方法のままである。 どちらの場合でも、インスリンは皮膚の下の脂肪層に注入され、ゆっくりと吸収され、膵臓による物質の産生を模倣すべきである。 さらに、インスリンは、24時間インスリンを放出する小型で携帯型の電子デバイスであるインスリンポンプによって体内に導入することもできます。 インスリンポンプの働きについては、こちらをご覧ください。 1.シリンジでインスリンを塗布する インスリン注射器のサイズはいくつかあり、人が必要とするインスリン単位の範囲に応じて、0.3〜2 mlの容量があります。 一般的に、各mlは100単位に分けることができますが、各mlに500単位のインスリンがあるため、必要な単位の計算は、インスリンの種類と血糖値に従って医師が常に説明しなければなりません。 注入する価値が分かれば、次のことを行う必要があります。 インスリンのバイアルを 汚染 したり、バクテリアをシリンジに入れないように 手 を 洗っ てください。 滅菌した注射針を 滅菌インスリン 注射器に入れる 。 インスリンボトルからゴムを消毒し、 綿棒にアルコールを通します。 シリンジ針を インスリン ボトルのゴム に 挿入し 、ボトルを逆さまにして、針を液体に浸して空気を吸引しないようにします。 シリンジプラ
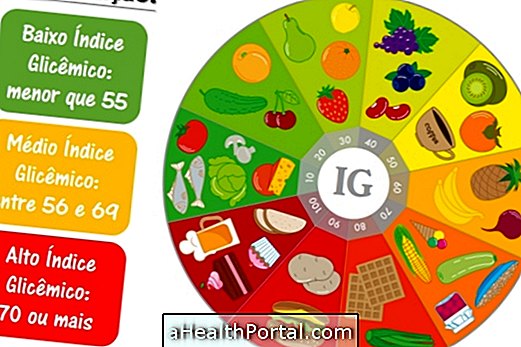
血糖指数は、食物中に存在する炭水化物が血流に達して血糖値を変化させる速度の指標である。 したがって、低血糖指数(例えば、豆、洋ナシおよびオート麦のふすま)を有する食品は、血糖をより長く制御し、食事後の飢餓の発症を遅延させる。 血糖指数値から、食品は3つのカテゴリーに分類される: 低GI: 血糖指数が55以下の場合。 平均IG: 血糖指数が56〜69の場合; 高GI: 血糖指数が70以上の場合。 主な食品の分類を知るには、炭水化物の血糖指数の完全な表を参照してください。 血糖指数は、主に穀類、パスタ、お菓子、米、ジャガイモ、果物、乳製品、野菜などの炭水化物を主成分とする食品にのみ適用され、肉類、卵、オリーブオイル、バターは、それらが糖尿病を変えないためです。 血糖指数および血糖負荷 血糖指数は、食物中の炭水化物が血糖を上昇させる速度に対応するが、血糖負荷は食物中に存在する炭水化物の量に関連する。炭水化物が多いほど、血糖の変化が大きい。 血糖負荷の分類は以下のように行われる。 低血糖負荷: 10までの値; 平均血糖負荷:11〜19の 値; 高血糖負荷: 20からの値。 血糖値が高いのは、必ずしも高い血糖指数を有する食品が、血糖値をひどく変化させることはできないので、重要である。 例えば、スイカは血糖指数が高く、血糖負荷はわずか4であり、スイカのスライスには血糖を上げるには十分な炭水化物が
真性糖尿病の主なタイプは、1型および2型であり、それらの原因に関連するようないくつかの相違を示し、タイプ1の場合のように自己免疫性であり得るか、または遺伝的および生命習慣タイプ2で起こる。 これらのタイプの糖尿病はまた、治療に応じて変化する可能性があり、これは丸剤当たりの薬物の使用またはインスリン適用で行うことができる。 しかし、妊娠中の女性には、この期間のホルモン変化、成人自己免疫潜在性糖尿病(LADA)、および成人 発症糖尿病の ために発生する妊娠糖尿病であるこれらのタイプの糖尿病の他の変異型が存在し、またはMODYであり、これは糖尿病tpo1および2の特徴を混合する。 したがって、1型糖尿病と2型糖尿病の違いや他の変異型をよりよく理解するためには、各疾患の発症の仕方を知ることが重要です。 1. 1型糖尿病 1型糖尿病は、身体が誤って膵臓の細胞を攻撃し、インスリンを産生する細胞の破壊を引き起こす自己免疫疾患である。 したがって、血流へのインスリン産生の欠如は、腎不全、網膜症または糖尿病性ケトアシドーシスなどの様々な臓器への害を引き起こし得る、血液循環中にグルコースを蓄積させる。 この病気は症状を引き起こさないかもしれないが、場合によっては次のように現れることがある: 排尿する頻繁な衝動; 過度の渇きと飢え; 明らかな原因のない体重の減少。 このタイプの糖尿病は、通常、この免疫が変
インスリンの誤用は、糖尿病患者が腕、大腿または腹部のようなインスリンを注射する皮膚の下の塊によって特徴付けられる変形であるインスリン脂質肥大につながる可能性がある。 一般に、この合併症は、糖尿病患者がペンまたはシリンジで同じ場所にインスリンを投与し、その場所にインスリンが蓄積し、このホルモンの吸収不良を引き起こし、血糖値を残す糖尿病管理を適切に管理することはできません。 インスリンペン インスリン注射器 インスリン注射針 インスリン脂質肥大の治療 インスリン性脂肪肥大症(インスリンジストロフィーとも呼ばれます)を治療するには、塊の部位にインスリンを塗布しないで体のその場所に完全に休ませる必要があります。痛みを引き起こすだけでなく、インスリンは適切に吸収されず血糖値をコントロールすることができます。 典型的には、塊は自発的に減少するが、塊の大きさに応じて数週間から数ヶ月かかることがある。 インスリン脂質肥大を避ける方法 インスリンの脂肪肥大を防ぐためには、以下のような注意が必要です。 1.インスリン適用部位を変化させる インスリン適用部位 インスリンの蓄積による塊の形成を防ぐためには、別の場所に塗布しなければならず、腕、大腿、腹部および臀部の外側に注射して皮膚の下の皮下組織に到達させることができる。 また、左右の腕を交互に回転させて体の左右に回転させることが重要であり、最後に注射した場
それがPMSかストレスかを知るためには、女性が月経周期のどの段階にいるかを観察することが重要です。 PMSの症状は、月経の2週間前に起こり、より激しくなるが、避妊薬を服用している女性には現れない。 すでにストレスは一定であり、過度の仕事、仕事の喪失または低い自尊心など不安を引き起こす状況に関連しています。 PMSとストレスを区別する方法 PMSとストレスはあらゆる年齢で起こる可能性があり、さらに、お互いを悪化させて、女性がますます不安となり過敏になる可能性があります。 どのように識別するかを知るためには、女性は次のようないくつかの違いを認識している必要があります。 相違点 TPM ストレス 期間 症状は14日前に出現し、月経に近づくにつれて悪化する。 ほとんどの日に一定して現れる症状。 何が悪化する 青年期および閉経期近く。 不安と心配の状況。 身体的症状 - 痛い胸。 - 腫れ。 - 筋肉痙攣; 子宮の痛み - 砂糖の食品リスクに対する欲求 - 重度の頭痛、通常は片頭痛。 - 疲れ。 - 特に肩と背中の筋肉の緊張。 - 汗; - 振戦; - 一定した頭痛、一日の終わりに悪化する。 感情的な症状 - 頻繁な気分の揺れ。 - 憂鬱で簡単に泣く。 - 眠気。 - 刺激性と爆発性反応。 - 集中するのが難しい。 - 不穏。 - 不眠症; - 気難しさと攻撃性。 これらの相違を識別するのに役
コルチゾールは、例えば、起床時または運動時など、激越する時に放出される副腎によって生成されるホルモンである。 しかしながら、このホルモンの最高量は、高ストレス時に生成され、したがってストレスホルモンとして知られている。 これらの期間中、副腎もアドレナリンとノルアドレナリンを生成し、コルチゾールと一緒に体内でいくつかの変化を引き起こします: 心拍数の増加: 心臓がより多くの血液を送り込み、筋肉中の酸素量を増加させます。 血糖値の上昇: 体内で利用可能なエネルギーの量が増加します。 インスリン産生の減少: 砂糖の貯蔵を防ぎ、筋肉によってより迅速に使用することができます。 血管の狭小化: 心臓をより強く働かせ、組織内の血液量を増やします。 短期間に起こったこれらの変化は良好であり、ストレスの原因となっている問題を解決するのに役立つ身体の正常かつ自然な反応であり、迅速な意思決定を促進します。 しかし、ストレスが一定であれば、コルチゾールレベルは長期間高く維持され、多くのタイプの健康問題を引き起こす可能性があります。 高コルチゾールの結果 高コルチゾールは、身体がホルモンを絶え間なく産生しているため、慢性ストレスに苦しんでいる人に非常によく見られます。 このような場合、コルチゾール生物によって引き起こされる変化は長い間残っており、次のような重大な問題を引き起こす可能性があります: 高血圧および
TPMを終了するには、通常どおり、婦人科医によって処方された避妊薬を服用するなどの解決策を含めることをお勧めします。しかし、栄養を増やす食事、運動、戦略などの戦略もあります。 PMSの主な症状に対処するためにできることは次のとおりです。 1.刺激を和らげる方法 PMS、パッションフルーツジュース、カモミールティー、バレリアン、セントジョンズワートなどの刺激を和らげるために、鎮静作用や抗不安薬を摂取することができます。 これを行うには、毎日の情熱フルーツジュースを飲んで、終日に、または就寝前に毎日、月経の10日前に紅茶の1つを飲むだけです。 ナチュラルスージング 繊維が多い食品 2.飢えを減らす方法 梨、梅、パパイヤおよびオートムギは、飽食感を増大させ、食欲を低下させ、したがっ
前閉経は、生殖期間から非生殖期間への移行であり、通常、閉経の10年前から始まり、約45歳から始まりますが、42歳になる直前に始まることもあります。 閉経前症は女性ホルモン産生の減少により起こり、閉経後の症状に類似した症状を呈する女性の体に変化をもたらし、この期間は科学的には更年期と呼ばれる。 閉経前症候群の症状をどのように認識するか これらは、閉経前の特徴的な徴候および症状である: 当初は月経周期が28日から26日に短縮されています。 その後、月経の間にはより長い間隔があります。 異常に重い月経が起こることがあります。 過敏性; 不眠症、 性的欲求の減少。 閉経前診断のために、婦人科医は、FSHレベルを確認するために血液検査を実施することを示してもよく、これは2または3日ごとに行うべきである。 値が高いほど、女性は閉経に近づきます。 この試験の詳細をご覧ください。 閉経前症候群は治療を必要としますか? 閉経前の治療は必ずしも必要ではありませんが、女性が多くの不快感を経験する場合は、併用避妊薬を使用するか、Mirena IUDを入れて妊娠を避け、月経を整えます。 閉経前治療のための自然療法 自然な閉経前治療は、以下の方法で行うことができます。 セントキッツのハーブティーを毎日食べる 定期的にワイルドヤマ( Dioscorea paniculata )を 摂取する 。 この自然療法は、激
これは、インスリン産生の低下および/またはその作用に対する抵抗性を特徴とする慢性疾患である。 2つの最も一般的なタイプは、1型糖尿病および2型糖尿病であるが、虫垂および妊娠型もある。 診断は、一般的な血液検査で、エネルギー源として使用するために砂糖を細胞に運ぶべきである膵臓によって産生されるホルモンであるインスリンが体内で適切に産生されないか、血糖値。 この病気は、より成熟した人や高齢の人ではより一般的ですが、どのレースの男女とも影響します。 糖尿病の症状 特徴的な症状は次のとおりです。 非常に渇いている。 排尿する衝動の増加; スリミング、ダイエットや食事は同じ方法ではありませんが、 非常に空腹です。 悪い治癒; 疲れと 循環不良。 小児、青少年、成人の早期症状を認知する方法を学びます。 代償不全は、血糖上昇だけでなく、脂肪およびタンパク質の代謝障害も引き起こす。 合併症は、糖尿病性ケトアシドーシス、高浸透圧症候群および高血糖または低血糖であり得る。 糖尿病スクリーニング試験 個体が糖尿病であるかどうかを決定する試験は、血糖曲線の検査、絶食の実施、および極めて甘い物質の摂取後である。 この場合、2時間後の基準値は、 正常: 140mg / dl未満; 耐性はグルコースにまで減少した: 140〜199mg / dlの間; 糖尿病: 200mg / dl以上。 この試験の値が140〜1
甲状腺機能低下症の症状は甲状腺機能不全に関連しており、個々人や子供、青少年によって異なる場合があります。 当初、疲労や体重増加などの甲状腺機能低下症の症状は、年齢や食べ物に起因していることがあります。 しかし、この病気の発症により、個体は、男性および女性の両方で起こる甲状腺機能低下症の徴候および症状を示すようになり、以下を含む: 寒さへの感受性; 便秘; ゆっくりとした動きと思考。 筋肉痛、ならびに関節の痛み、硬直および腫脹; 皮膚が乾燥して剥がれ、黄色に変わる可能性もあります。 筋肉痙攣; 脆い髪と爪。 リビドーの喪失; うつ病; 記憶の損失と集中困難、高齢者でより頻繁。 これらの症状に加えて、女性の甲状腺機能低下症の別の症状は、不規則な月経周期の発生であり、妊娠困難につながる。 詳細はこちらをご覧ください。 続いて、疾患の発症とともに、老化および重度の声、腫れた顔面、心拍数の低下、聴力損失、貧血および眉の髪の欠如などの他の症状を示す可能性がある。 無症状甲状腺機能低下症の症状 亜臨床的甲状腺機能低下症は軽度の甲状腺機能低下症によって特徴付けられ、個体には通常症状がない。 しかし、このような甲状腺機能低下症の症状としては、軽度の疲労感、冷たい感じ、日常の活動をしたくないなどの症状が既にあるかもしれませんが、これらの症状は非常に一般的であり、特定が困難です。 したがって、このタイプの
甲状腺ホルモンの産生が不十分であることを特徴とする甲状腺機能低下症の治療は、組成物中にLevotiroxinaとして知られる甲状腺ホルモンの合成形態を含む医薬品の使用からなる。 これらの薬は一生を通して摂取すべきであり、朝食の少なくとも30分前に摂取して、食物の消化がその有効性を低下させないようにすることが推奨される。 用量は、内分泌学者によって規定され、血流中のT3およびT4ホルモンの濃度に依存して、時々変化することがある。 2ヶ月の治療開始後、医師は通常、TSH血液検査を依頼して、ホルモン率が正式化されているかどうかを確認し、そうでなければ必要な用量調整を行います。 投与量を調整した後、医師はTSH血液検査を6ヶ月ごとに、または1年に1回、病気をコントロールするのに必要な投薬量を調整するように頼むべきです。 この合成ホルモンを摂取することに加えて、次のような他のヒントに従うことが重要です: 脂肪の消費を避け、 血液中のコレステロールレベルをコントロールする 。 食生活を摂る ことで、体に必要なホルモンが生成されるので 、肝臓が正常 に 機能するのに役立ちます 。 ここにいくつかのヒントがあります:肝臓ダイエット。 甲状腺によるホルモンの分泌を阻害するので、 過剰なストレス を 避けてください 。 場合によっては、ヨウ素サプリメントの栄養治療が甲状腺機能低下症の症状を軽減するのに役
先天性甲状腺機能低下症は、赤ちゃんの甲状腺ホルモンが適切な量の甲状腺ホルモンを産生することができない場合に発生し、甲状腺ホルモンの発達を損なう可能性があり、子どもが適切に治療されなければクレチン病と呼ばれる恒久的な神経学的損傷を引き起こします。 先天性甲状腺機能低下症には治療法はありませんが 、可能な限り早期に診断と治療を行うと、正常な成長と発達を示します。 治療が行われない場合、子供は重度の精神遅滞を起こすことがある。 先天性甲状腺機能低下症の症状 先天性甲状腺機能低下症の症状には、 皮膚と黄色の目; 低気圧:非常に弛緩した筋肉。 舌の体積が増加した。 臍ヘルニア; 骨の発達障害; 摂食の難しさ。 症状はありますが、先天性甲状腺機能低下症の赤ちゃんの約10%にしかそれらがありません。 先天性甲状腺機能低下症の原因 先天性甲状腺機能低下症の原因は: 甲状腺の非形成; 甲状腺の不規則な部位での形成; 不完全な甲状腺形成; 甲状腺ホルモンの形成における欠陥; 脳下垂体または視床下部の病変であり、ホルモンの産生および調節に関与する脳の2つの腺である。 一般的に、先天性甲状腺機能低下症は永続的ですが、一時的な先天性甲状腺機能低下症が起こることがあります。 母親または新生児における不十分または過剰のヨウ素; 抗甲状腺薬の胎盤を通る経路。 一過性の先天性甲状腺機能低下症も治療が必要ですが、通常3
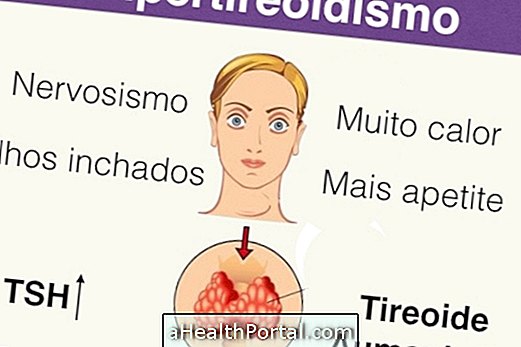
甲状腺機能亢進症は、免疫系の変化、甲状腺機能低下症、甲状腺の炎症、または老人でより一般的である腺腫のような結節を制御するための薬剤を摂取することにより引き起こされる甲状腺ホルモンの過剰産生を特徴とする。 甲状腺機能亢進症の最も一般的な原因は、身体自体が甲状腺に対して抗体を産生するときに起こるグレイブス病(自己免疫疾患)です。 グレーブス病に起因する甲状腺機能亢進症を有する女性には、甲状腺機能亢進症でも生まれた赤ちゃんがいる可能性があります。 兆候と症状 甲状腺機能亢進症では、その原因にかかわらず、すべての有機機能が加速し、 不安、緊張感、過敏症; 目の周りに腫れ。 涙の生産が増えました。 眼の変化; 光に対する珍しい感受性。 心臓の動悸; 血圧の上昇。 寒い環境や耐熱不耐でも熱が感じられます。 皮膚の水分を増加させます。 手の中の振戦; 過度の発汗。 頻繁な疲れ。 弱さ; 体重減少またはわずかな体重増加を伴う食欲の増加; 不眠症; 下痢または排便回数の増加; 月経の変化; 男性の胸の増加。 手のひらの赤い色合い。 腫れた足と足。 高齢者では、衰弱、急速な鼓動、息切れ、体全体の腫脹の存在によって症状がわずかに異なります。 無症状甲状腺機能亢進症 無症状の甲状腺機能亢進症徴候や症状はないかもしれませんし、医師が甲状腺を信じていないほど微妙です。 この変化は、T3およびT4が正常である
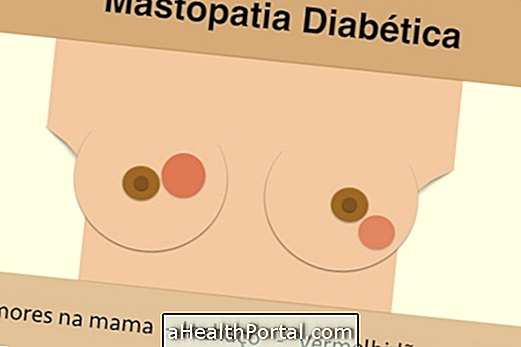
糖尿病性乳腺症の治療は、主に適切な血糖コントロールによって行われる。 さらに、抗炎症薬および抗生物質を使用して、疼痛および炎症を軽減し、感染症と戦うこともできる。 場合によっては、腫瘍を除去するために手術が必要な場合もあります。 治療時間は主に血糖コントロールに左右されます。なぜなら、コントロールが良くなればなるほど、患者の回復が速くなるからです。 さらに、問題の再現を防ぐために、血糖値の厳密な管理は人生を通して継続すべきである。 乳癌と区別するために、乳癌の12の症状を参照してください。 糖尿病性乳腺病とは何ですか? 糖尿病性乳腺症は、まれで重篤な乳腺炎の一形態であり、乳房の炎症で発赤、痛み、腫脹を引き起こす。 この疾患は、インスリンを使用し糖尿病を十分にコントロールできない糖尿病患者に影響を及ぼします。 糖尿病性乳腺炎は片方または両方の胸部にのみ作用する可能性があり、特に閉経前期には1型糖尿病の女性に一般的ですが、まれに糖尿病の男性に発生する可能性があります。 症状 糖尿病性乳腺炎の症状は、乳房における炎症であり、疾患の初期段階で痛みを伴わない1種以上の硬化した腫瘍の発症である。 一般に、乳房は赤く腫れて痛み、皮膚や膿にも出現することがあります。 糖尿病性乳腺病であるかどうかを知る方法 糖尿病性乳腺腫は腫瘍が存在するため乳がんと混同される可能性があり、乳がんの診断を行い、がん
下垂体機能低下症は、脳下垂体の一部の機能の部分的または全面的な喪失として定義され、損傷した腺の部分によって産生されるべきホルモン産生の欠乏に関連する症状を生じる。 この病理学的状態は、 下垂体腫瘍 下垂体への不十分な血液供給 感染症および炎症性疾患 サルコイドーシス アミロイド症 照射 外科的除去 自己免疫疾患 視床下部腫瘍 炎症性疾患 頭蓋骨傷害 脳下垂体またはそれに向けられた血管または神経の外科的損傷 症状は突然始まることがありますが、通常徐々に始まり、長期間気づかれません。 治療は、不完全なホルモンの置換に基づいています。 hypopituitarismを引き起こす下垂体腫瘍は、超電圧または陽子ビーム照射を用いて外科的に治療することができる。
乳房の嚢胞は、乳がんを特徴づけない小さな塊であり、将来の出現の危険性も増加させない。 それは良性の乳房の変化であり、ほとんどの女性の生殖年齢に共通しており、通常症状はなく、特別な治療は必要ありません。 月経前期間中に嚢胞の大きさは月経中と同様に増加し、より明瞭になることは通常のことである。 彼らは月経の終わりに彼らの正常なサイズに戻る傾向があります。 乳房の嚢胞はがんを患っておらず、重度の病気ではありませんが、痛みや不快感を引き起こし、女性に深刻な疑いを抱かせる可能性があります。 乳房の嚢胞を特定する方法 乳房の嚢胞は、乳房の自己検査によって触診され、乳房超音波またはマンモグラフィーによって正確に診断され得る。 どのように胸の嚢胞を治療する 女性が痛みと不快感を報告する場合、乳房の嚢胞を治療するために、乳房穿刺を行うことができる。 医薬品の使用には科学的証拠はなく、不要です。 参照: 胸の痛み - 主な原因と対処方法 胸部異形成
高血糖症は、血中に砂糖が多すぎる場合に与えられる名前です。 それは糖尿病の共通の変化であり、吐き気、頭痛、喉の渇きなどの特定の症状を通じて現れます。 それは、栄養士の推奨食、血糖値の継続的な監視、および定期的な身体運動に基づいて治療する必要があります。 血糖値が高い場合、必ずしも糖尿病を示すとは限りません。 以下の試験を受けることで、糖尿病のリスクを知ることができます: 1 2 3 4 5 6 7 8 糖尿病発症のリスクについて学ぶ テストを開始する 性別: メンズ 女性 年齢: 40年未満 40歳から50歳 50歳から60歳 60年以上 高さ:m次へ 重量:kg次へ ウエスト: 102 cm以上 94〜102 cm 94cm未満 高圧: はい しないでください あなたは身体活動をしますか? 1週間に2回 週2回未満 あなたは糖尿病の親戚がいますか? しないでください はい、親の1年生:親や兄弟 はい、2年生の親戚:祖父母や叔父 高血糖の症状 高血糖の症状を認識することは非常に重要です。 彼らは: 乾燥口; 本部; 尿が多すぎます。 非常に空腹です。 疲れ; 頭痛; ニップル; 眠気; 呼吸困難および リンゴまたはアセトンのブレス。 (ケトーシス) 高血糖の特定方法 高血糖症は、グルコース試験を通して血糖をモニターすることによって容易に同定される。 血糖の正常値は110mg / dl
1型糖尿病の患者は、血糖値を調節するために毎日の注射によってインスリンを服用し、通常、主な食事の前に適用されます。 2型糖尿病患者は、食事と抗糖尿病薬が血糖値をコントロールできない場合にインスリンの投与を開始し、医師が定期的に求めている血液検査で確認できるグリコシル化ヘモグロビンの値は高い〜7%。 さらに、糖尿病治療中にインスリンを投与すると、空腹時血糖が300mg / dlを超えると、妊娠糖尿病の際にグリオミアをよくコントロールしたり、糖尿病患者が短期間に体重を減らしたりすることがあります。 血糖値を測定する方法は次のとおりです。 インスリンは、インスリンの不適切な使用が低血糖の特徴である振戦、混乱、視界のぼけまたはめまいを引き起こす可能性があるため、医師の処方箋なしで、または糖尿病患者がより多くの砂糖を食べたために使用しないでください。 糖尿病患者がどのようにインスリンを投与すべきか 一般的に、患者が糖尿病になると、昼前に長時間作用型インスリンである基礎インスリン10単位など、数単位を服用してインスリン治療を開始し、昼間に経口抗糖尿病薬を服用し続ける。 患者は、主要な食事の前後で空腹時血糖値を測定し記録する必要があります。また、医師がいつ、どのくらいのインスリンを定義するために1~2週間の期間就寝前にも測定する必要があります糖尿病をコントロールするには速効性が必要です。 医師が正
興味深い記事
推奨されます
ほとんどの訪問